網膜の構造
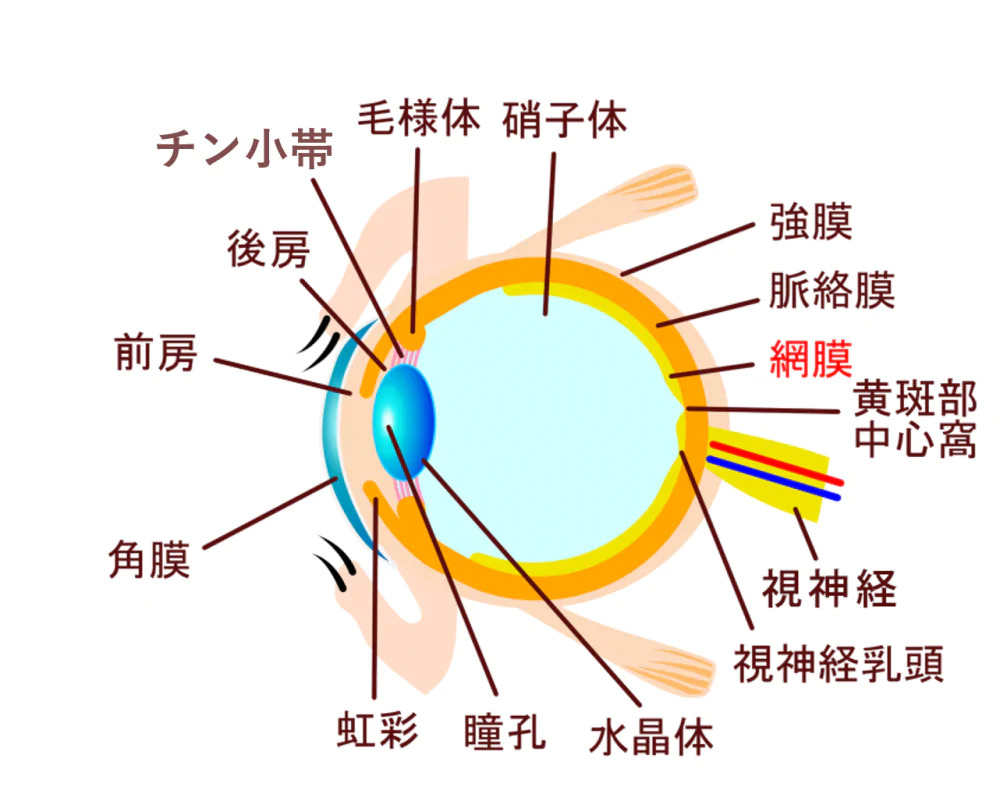 網膜は、眼球の奥に位置しており、目の中に入ってきた光刺激を脳への視神経に伝達する組織です。角膜・水晶体によって屈折して入ってきた光は網膜で像を結び、カメラのフィルムのような働きをしています。網膜には視細胞が存在し、視覚において大変重要な組織でもあります。
網膜は、眼球の奥に位置しており、目の中に入ってきた光刺激を脳への視神経に伝達する組織です。角膜・水晶体によって屈折して入ってきた光は網膜で像を結び、カメラのフィルムのような働きをしています。網膜には視細胞が存在し、視覚において大変重要な組織でもあります。
飛蚊症
飛蚊症とは、視野に黒い虫のようなものが動いているように見える状態です。形や大きさは様々であり、蚊のように見えたり、髪の毛や糸くずのように見えたりします。違う景色を見てもついてきて、目をつぶっても消えることはありませんが、そのうち慣れてくる場合が多いです。
症状

- 黒い蚊、髪の毛、糸くずのようなものが見える
- 黒い虫のようなものが動いて見える
- 違う方向を向いてもついてくる
- 目をつぶったり、擦ったりしても消えない
原因
飛蚊症の原因は生理的なものから、目の病気が原因で起こるものがあります。
生理的なものでは、加齢、炎症などによって硝子体に濁りが生じることが原因で生じます。硝子体が萎縮してしまうと、硝子体の後ろが網膜から剥がれてしまい、その部分が黒い点のように見えることがあります。
目の病気が原因で起こすものには、硝子体剥離や網膜剥離、硝子体出血、網膜円孔、網膜裂孔などの合併症で飛蚊症の症状が現れることがあります。
ぶどう膜炎
ぶどう膜は、網膜・強膜と共に眼球を構成する膜で、三層構造の真ん中にあります。ぶどう膜は、瞳孔の大きさを調整する虹彩、水晶体の厚さを変えてピントを調整する毛様体、血流が豊富で網膜に栄養を届ける脈絡膜の3つの組織で構成されています。目にとって重要な働きを担う部分であり、その組織に炎症が起きた状態をぶどう膜炎と言います。
「ベーチェット病」「サルコイドーシス」「原田病」を3大ぶどう膜炎と呼んでいます。
症状
- 視力低下
- 目の痛み
- 視界のかすみ
- 飛蚊症
- 目が赤い
- まぶしい
- 視力低下
- ものが歪んで見える
原因
ぶどう膜炎の原因は、免疫異常が主な原因となる非感染性ぶどう膜炎と、病原菌の感染が原因となる感染性ぶどう膜炎があります。
非感染性であるサルコイドーシスが最も多く、次いで原田病が多いです。これらの病気は、目だけでなく全身に色々な症状が出ますが、目にぶどう膜炎が出たことがきっかけで、病気が見つかることもあります。
感染性ぶどう膜炎では、ヘルペスウイルスが原因であることが多いです。
治療方法
感染症によるぶどう膜炎に対しては、抗菌薬や抗ウイルス薬による、病原菌に対する治療を行います。
非感染性ぶどう膜炎の場合は、免疫の働きを抑制し炎症を抑える治療を行います。
目だけに炎症がみられる場合は、まず、視力低下を防ぐためにステロイド点眼薬を使用し炎症を抑えます。
ぶどう膜炎の種類や、症状の強さによっては、免疫抑制剤を使用することもあります。 また目の炎症を引き起こす原因となるサイトカインを抑制する生物学的製剤を使用することもあります。
糖尿病網膜症
糖尿病網膜症とは、糖尿病が原因で目の中の網膜という組織が障害を受け、視力が低下する病気です。糖尿病網膜症は、糖尿病腎症、糖尿病神経症と並んで、糖尿病の3大合併症と言われます。初めの頃は自覚症状は現れませんが、目の中の血管に小さな出血があるなど、少しずつ異常が現れます。中期になると、目の中の血管が詰まり血流が障害され、視界がかすむなどの症状が感じられます。さらに進行が進むと、視力低下や飛蚊症が起こり、さらには失明に至ることもあります。目の中で大きな出血が起こる、あるいは網膜剥離や、緑内障など、他の病気を併発している場合があります。
定期的な検診と早期の治療を行えば病気の進行を抑えることができるため、糖尿病と診断されたら早期に治療を行いましょう。
症状
- 視力低下
- 目のかすみ
- 飛蚊症
- 視野に黒いカーテンがかかったように暗くなる
原因
糖尿病網膜症は糖尿病を代表する合併症です。 糖尿病になると、血液中の糖分を細胞が上手く吸収できなくなり、血液中の糖分が多い状態が続きます。血液中に糖が多い状態が持続すると血管に障害を与えるようになります。
網膜の血管は細く特に障害を受けやすいため、動脈硬化によって血管がつまったり、出血したりするようになります。血液が組織に上手く運ばれないと、栄養分などが届けられなくなるため、新生血管が作られます。新生血管はとても脆いため、出血や成分の漏れを起こします。そのため、視界がかすむ、視力の低下などの症状の原因になります。さらに病気が進行すると、網膜剥離や緑内障といった病気を併発し、失明に至ることもあります。
治療方法
糖尿病網膜症は、完全に治すことのできない病気です。治療は、症状の悪化を防ぐために行われます。
初期の段階では、糖尿病の治療として、血糖コントロールすることが重要です。中期の段階では、レーザー光凝固術が行われます。レーザー光凝固術は、網膜にレーザーを照射し新生血管の発生を防ぐ治療方法です。網膜剥離の進行を予防することができます。進行した糖尿病網膜症には、併発した硝子体出血や網膜剥離では、硝子体手術が行われます。
糖尿病網膜症は自覚症状が出てからでは治療の範囲が限られてしまうため、糖尿病の診断を受けた人は、自覚症状がなくても、定期的に眼科を受診して目の健康状態を調べることがとても大切です。
網膜静脈閉塞症
網膜静脈閉塞症は、網膜の太い静脈が詰まって、血流が停滞することによって発症します。十分な血液が流れなくなると、網膜は正常に機能しなくなり、視界がぼやけたり、視力が低下したりするなどの症状を引き起こします。60歳以降の方に起こることが多い病気で、高血圧、糖尿病、高脂血症などにより誘発されます。また、遠視、緑内障などの目の病気のある人に、発症しやすくなります。眼底出血や、黄斑浮腫を合併しやすくなるため、早期の治療が必要です。
症状
- 急激な視力低下
- 視野のゆがみ
- 目のかすみ
- 視野が欠ける
- 視界がぼやける
- ものが小さく見える
原因
網膜静脈閉鎖症は動脈硬化により血流が障害されることが原因です。糖尿病、高血圧、脂質異常症などの生活習慣病は動脈硬化リスクとなります。また、遠視、緑内障などの目の病気のある人に、発症しやすくなります。
治療方法
まずは、生活習慣の改善、薬物治療などを行います。網膜静脈閉塞症の根本的な治療はありません。出血や液性成分の漏出は自然に消退するため、眼科医は適当な間隔での経過観察を勧めます。
視力低下をきたしている場合には、硝子体注射、レーザー治療などによって黄斑のむくみを改善することもあります。
中心性漿液性脈絡網膜症
中心性漿液性脈絡網膜症は、光を感じる神経の膜である網膜の中で、最も視力に関係する黄斑に網膜剥離が発生する病気です。30~50代の男性に多くみられます。片方の目に発症することが多いのですが、両方の目の発症することもあります。多くは自然に治ることが多い病気です。
症状
- 視力低下
- 視野の中心部が暗い
- 視野のゆがみ
- ものが小さく見える
原因
原因は不明ですが、ストレスが悪い影響を与えるとも言われています。それ以外には妊娠時に起きることもあります。また、副腎皮質ステロイド薬の副作用で起きることもあります。
黄斑付近の網膜に栄養分を供給する脈絡膜の血管から血液中の水分がにじみ出て、この水分が黄斑付近に溜まることで網膜剥離が起こります。
治療方法
多くは自然に治ることもあるため、しばらく様子をみることもあります。しかし、症状が軽減しても再発することが多いため、その場合は、レーザー治療が行われることもあります。
レーザー治療には、回復までの期間を早めたり、再発を予防したりする効果があります。
治療箇所によっては、レーザー治療はできないので内服薬による治療が一般に行われます。
網膜裂孔・網膜剥離
網膜裂孔は、網膜に生じた破れ目のことで、放置すると網膜剥離を引き起こす可能性があります。網膜裂孔は、硝子体の変性・萎縮によって生じる「萎縮性裂孔」と、硝子体と網膜が癒着することで、網膜が硝子体に引っ張られて生じる「牽引性裂孔」に分類されます。中でも「牽引性裂孔」は、網膜剥離に繋がりやすい特徴があります。
網膜剥離とは、網膜が眼底から剥がれてしまう病気です。正確に言うと、網膜は感覚網膜という光を感じとる層と、その土台となっている色素上皮があり、感覚網膜から色素上皮が剥がれる状態です。
症状
- 飛蚊症
- 光視症
- 視野欠損
- 視力低下
- 視野のゆがみ
原因
網膜剥離の主な原因は、網膜に亀裂や穴ができる網膜裂孔です。網膜裂孔は、硝子体と網膜の癒着が強い場所で起こります。
元々、硝子体は無色透明のゲル状の物質が、眼球内部を満たしていますが、加齢とともにサラサラの液体に変化して少しずつ容量が減っていきます。そこに網膜が引き込まれて隙間ができ、裂孔原性の網膜剥離が起きてしまうことが原因です。
他にも、網膜裂孔の原因には、強度近視、事故による衝撃などが挙げられます。この場合は、加齢に関係なく若い方でも発症します。
糖尿病網膜症、網膜静脈閉塞症、ぶどう膜炎、アトピー性皮膚炎などから合併するケースも見られます。
治療方法
網膜裂孔と網膜剥離では治療方法が異なります。
裂け目ができている網膜裂孔の場合は、網膜にできた裂け目を塞ぐために光凝固法があります。瞳孔から網膜の穴にレーザーを照射し、焼き付けます。この処置をすると、裂け目の周囲の網膜とその下の組織がくっつくため、網膜が剥がれにくくなります。
網膜が剥がれている網膜剥離の場合は、剥がれた網膜を元の位置に固定する必要があります。そのための手術には、硝子体手術や強膜バックリング法などがあり、網膜剥離の症状に応じて対応が異なります。
網膜色素変性
網膜色素変性とは、網膜に異常をきたす遺伝性、進行性の病気です。網膜は光刺激を神経の信号に変える働きをしており、この信号は視神経から脳へ伝達され、私たちは光を感じることができます。網膜色素変性症では、この中の視細胞がまず障害されます。特に、視細胞の暗いところで、ものの見え方や視野の広さなどに関係した働きをしている杆体細胞が障害されることが多く、このために暗いところでものが見えにくくなったり(夜盲)、視野が狭くなったりするような症状が起こるようになります。
そして病気の進行とともに視力が低下していきます。網膜色素変性症は、原因となる遺伝子変異に多くの種類があり、それぞれの遺伝子変異に対応した網膜色素変性症の型があるため症状も多彩です。厚生労働省による難病指定を受けています。
症状
- 視力低下
- 視野狭窄
- 人やものにぶつかりやすい
- 暗いところではものが見えにくい(夜盲)
- 色覚異常
- まぶしい
- 全体が白っぽくなる
原因
視細胞や、視細胞に密着している網膜色素上皮細胞で働いている遺伝子の変異によって起こるといわれています。
治療方法
現在のところ、網膜の機能を元の状態に戻したり、進行を止める確立された治療法はありません。 対処療法として、遮光眼鏡(明るいところから急に暗いところに入った時に感じる暗順応障害に対して有効であるほか、もののコントラストをより鮮明にしたり、また明るいところで感じる眩しさを軽減させる)の使用、ヘレニエン製剤内服、コントラストの感受性を維持するためにビタミンA内服、血流を改善するために循環改善薬による治療、低視力者用に開発された各種補助器具の使用などが行われています。
加齢黄斑変性症
加齢黄斑変性は、老化に伴い、網膜の中心にある黄斑に出血やむくみをきたし、視野の歪みや視力低下、中心暗点などの症状を引き起こす病気です。黄斑部には視細胞が集中しているため、黄斑部の障害は視機能に大きく影響します。
加齢黄斑変性は、大きく「萎縮型」と「滲出型」の2つに分類できます。
萎縮型の加齢黄斑変性は、黄斑が加齢に伴い萎縮するタイプです。
黄斑の中央にある「中心窩」が萎縮しない限り、症状の進行が緩やかです。そのため、特別な治療は行われず、経過観察に留めます。
ただし、滲出型へと移行することもあり、定期的な検査は欠かせません。
滲出型の加齢黄斑変性は、新生血管が脈絡膜に生じ、網膜に及ぶタイプです。新生血管は破れやすく、血液が黄斑に進出し、視機能を障害します。症状は急速に進行し、治療が遅れると深刻な網膜障害が残ることもあります。
症状
- 視力低下
- 視野の歪み
- 中心暗点
- 色を識別しにくい
原因
加齢黄斑変性は、老化によって、黄斑部網膜の老廃物の処理する働きが衰え、黄斑部に老廃物などが沈着し、網膜の細胞や組織に異変をきたすと考えられています。紫外線による暴露や、喫煙、遺伝、さらに生活習慣も変性への移行を促進していると考えられています。
治療方法
萎縮型は、治療は必要ありません。ただし、滲出型に移行して急激に視力が低下することがあるので、定期的な検診が必要です。
滲出型は、抗VEGF療法という新生血管を沈静化させる薬を硝子体内に注射する方法が一般的です。その他にも、光に反応する薬剤を体内に注射し、それが新生血管に到達したときに弱いレーザーを照射して新生血管を破壊する「光線力学的療法」や、新生血管をレーザーで焼く「光凝固法」などの新生血管を破壊することで黄斑へのダメージを食い止める外科的治療もあります。
新生血管の大きさや場所によっては、早期に発見できれば治療後の見えない部分を最小限に抑えることができ、視界にほとんど影響がなくて済みます。日頃から、片目ずつものがゆがんで見えないかチェックして、早期の発見に努めましょう。
ベーチェット病
ベーチェット病は、免疫のはたらきが過剰になって自分の体の組織を攻撃してしまう膠原病の一種です。病気の原因はいまだ不明ですが、病気になりやすい遺伝素因を持ち、かつ環境因子(ウイルス・細菌などの微生物、食事・喫煙などの影響)が加わることで、病気を発症するのではないかと考えられています。
口腔粘膜のアフタ性潰瘍、外陰部潰瘍、皮膚症状、眼症状の4つの症状を主症状とします。
症状
- 口内炎、口腔内粘膜のアフタ性潰瘍
- 手足に赤くて痛い発疹ができる
- にきびのような発疹ができる
- 陰部潰瘍
- 目の充血、目の痛み、見えにくさ、まぶしさを強く感じる
- 関節の痛み・腫れ
- 睾丸の痛み・腫れ
- 腹痛、下痢・血便
原因
現在も原因は不明です。しかし何らかの遺伝素因に感染病原体やそのほかの環境因子が加わり、白血球の機能が過剰となり、 炎症を引き起こすと考えられています。
治療方法
第一選択薬はコルヒチンです。病変部位・重症度に応じて、必要があればステロイドを含む免疫抑制薬を使用します。目・腸管・血管・神経に症状が出た人には、より強力な治療としてTNF阻害薬を使用することもあります。難治性口内炎にはPDE4阻害薬も選択肢になります。
サルコイドーシス
サルコイドーシスは肺や目、リンパ節、皮膚、心臓など、さまざまな臓器に小さな肉芽腫が形成される疾患です。目の病変は肺に次いで多くみられ、ぶどう膜炎を生じます。サルコイドーシスによるぶどう膜炎は、ぶどう膜炎の中でも最も頻度の高い疾患です。
症状
- 目がかすむ
- まぶしい
- 充血
- 飛蚊症
- 視力低下
- 咳や息切れ
- 皮膚の結節
原因
原因は不明ですが、何らかの病原微生物の感染がきっかけとなり、免疫反応が過剰に反応することでサルコイドーシスが発症すると考えられています。サルコイドーシスは20~30代と60代に多く、特に50代以降は女性に多く見られます。
治療方法
ぶどう膜炎や網膜の血管の炎症が軽い場合は、炎症を抑えるための副腎皮質ステロイドの点眼、虹彩の癒着を防ぐための散瞳薬の点眼を行います。
眼底の炎症が強い場合、視神経に炎症がある場合、硝子体の混濁が強い場合は、ステロイドの内服が必要になります。薬の量を減らすと再発することもあり、炎症が慢性化することも多いため、自覚症状がなくなっても定期的な通院が必要です。
硝子体の混濁が強い場合や、網膜に増殖膜が形成されて網膜剥離が生じている場合は硝子体手術を行うこともあります。
白内障や緑内障が進行した場合、また黄斑浮腫などの合併症が生じた場合は、それらに対する治療も行います。


